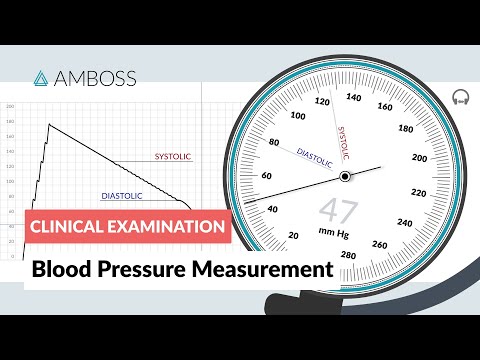
एक एरोइड मैनोमीटर रक्तचाप को मापने के लिए चिकित्सा पेशेवरों द्वारा उपयोग किया जाने वाला एक उपकरण है, जो धमनियों की दीवारों पर लगाया जाने वाला बल है क्योंकि हृदय शरीर के चारों ओर रक्त पंप करता है। एरोइड मैनोमीटर तीन मुख्य प्रकार के स्फिग्मोमैनोमीटर में से एक है; एरोइड मैनोमीटर और मर्करी मैनोमीटर दोनों को मैन्युअल रूप से पढ़ा जाना चाहिए और इनका उपयोग काफी हद तक उसी तरह किया जाता है, जबकि तीसरा, एक डिजिटल स्फिग्मोमैनोमीटर, स्वचालित है। डिजिटल मैनोमीटर का उपयोग करना आसान होता है, लेकिन पारा और एरोइड मैनोमीटर अधिक सटीक होते हैं, हालांकि एरोइड मैनोमीटर को अधिक बार कैलिब्रेट करने की आवश्यकता होती है। रक्तचाप पारा के मिलीमीटर (या एमएमएचजी) में दर्ज किया जाता है और रोगी की उम्र, गतिविधि, मुद्रा, दवा या किसी भी पहले से मौजूद बीमारियों के आधार पर भिन्न होता है।
कदम
3 का भाग 1: रोगी और उपकरण तैयार करना

चरण 1. यह सुनिश्चित करने के लिए जांचें कि एरोइड मैनोमीटर सही ढंग से कैलिब्रेट किया गया है।
जब आप डायल को देखते हैं, तो सुनिश्चित करें कि यह शुरू करने से पहले शून्य आधार रेखा पर है। यदि ऐसा नहीं है, तो आपको पारा मैनोमीटर का उपयोग करके इसे कैलिब्रेट करने की आवश्यकता है। इसे वाई कनेक्टर से कनेक्ट करें, और एक बार जब आप डायल को ऊपर ले जाते हैं, तो दोनों मीटरों पर कई रीडिंग पर दबाव की जांच करें ताकि यह सुनिश्चित हो सके कि एरोइड मैनोमीटर पारा मैनोमीटर से मेल खाता है।

चरण 2. एक उपयुक्त आकार का कफ चुनें।
बड़े रोगियों को बड़े कफ की आवश्यकता होगी; अन्यथा, उनका रक्तचाप वास्तव में जितना है उससे अधिक पढ़ेगा। इसी तरह, छोटे रोगियों को छोटे कफ की आवश्यकता होगी; अन्यथा, उनका रक्तचाप वास्तव में जितना है उससे कम पढ़ेगा।
सही आकार का कफ चुनने के लिए, कफ के मूत्राशय को अपने रोगी की बांह से मापें। मूत्राशय कफ का वह भाग है जहाँ से वायु उसमें प्रवेश करती है। मूत्राशय को रोगी की बांह के चारों ओर कम से कम 80 प्रतिशत तक जाना चाहिए।

चरण 3. रोगी को बताएं कि आप क्या कर रहे हैं।
आपको यह कदम उठाना चाहिए, भले ही आपको लगे कि बेहोशी के कारण रोगी आपको सुन नहीं सकता है। रोगी को बताएं कि आप उसका रक्तचाप लेने के लिए कफ का उपयोग करने जा रहे हैं, और उसे कफ से कुछ दबाव महसूस होगा।
- रोगी को याद दिलाएं कि जब आप उसका रक्तचाप ले रहे हों तो उसे बात नहीं करनी चाहिए।
- एक चिंतित रोगी को उसके दिन या उसकी पसंद की किसी चीज़ के बारे में पूछकर शांत करने का प्रयास करें। आप उसे आराम करने के लिए कुछ गहरी साँस लेने के लिए भी कह सकते हैं। यदि आप रीडिंग लेते हैं, जबकि वह अभी भी चिंतित है, तो यह झूठी उच्च रीडिंग दे सकता है। फिर भी, कुछ रोगी डॉक्टर के कार्यालय में हमेशा घबराए रहेंगे।
- यदि रोगी बहुत चिंतित है, तो उसे आराम करने और शांत होने के लिए पांच मिनट देने का प्रयास करें।

चरण 4. रोगी से प्रश्न पूछें।
पूछें कि क्या परीक्षण से 15 मिनट पहले रोगी ने मादक पेय पी है या सिगरेट पी है। वे दो क्रियाएं पढ़ने को प्रभावित कर सकती हैं। रोगी से यह भी पूछें कि क्या वह ऐसी कोई दवा ले रही है जो रक्तचाप की रीडिंग को प्रभावित कर सकती है।

चरण 5. रोगी को स्थिति में लाएं।
रोगी खड़ा हो सकता है, बैठ सकता है या लेट सकता है। यदि रोगी बैठा है, तो हाथ कोहनी पर झुकना चाहिए और उसके पैर फर्श पर सपाट होने चाहिए। सुनिश्चित करें कि हाथ हृदय के समान स्तर पर आराम कर रहा है। यदि रोगी अपने हाथ का समर्थन करता है, तो इससे गलत रीडिंग हो सकती है।
- रोगी का हाथ प्रतिबंधात्मक कपड़ों से मुक्त होना चाहिए और किसी भी कपड़े की आस्तीन आराम से लुढ़की हुई होनी चाहिए। हालांकि, सुनिश्चित करें कि लुढ़के हुए कपड़े रक्त की आपूर्ति में कटौती नहीं कर रहे हैं।
- हाथ कोहनी पर थोड़ा मुड़ा हुआ होना चाहिए, और एक सपाट, स्थिर सतह पर रीडिंग के दौरान समर्थित होना चाहिए।
- सुनिश्चित करें कि रोगी इस स्थिति में सहज है। यदि वह नहीं है, तो यह झूठा उच्च पठन दे सकता है।

चरण 6. कफ को बाहु धमनी के ऊपर केन्द्रित करें।
मूत्राशय को आधा मोड़कर उसके बीच का पता लगाएं। सुनिश्चित करें कि इसमें पहले से हवा नहीं है। अपनी उंगलियों से बाहु धमनी (कोहनी के अंदर की बड़ी धमनी) को थपथपाएं। मूत्राशय के केंद्र को सीधे बाहु धमनी के ऊपर रखें।

चरण 7. कफ को रोगी की बांह के चारों ओर लपेटें।
मैनोमीटर के कफ को रोगी की खुली हुई ऊपरी भुजा के चारों ओर आराम से लपेटें। कफ का निचला किनारा कोहनी के मोड़ से लगभग एक इंच ऊपर होना चाहिए।
सटीक पठन प्राप्त करने के लिए कफ काफी कड़ा होना चाहिए। यह इतना कड़ा होना चाहिए कि आपके लिए कफ के किनारे के नीचे दो अंगुलियों को रखना मुश्किल हो।
3 का भाग 2: पठन करना

चरण 1. एक नाड़ी के लिए महसूस करें।
अपनी अंगुलियों को बाहु धमनी के ऊपर रखें। उन्हें तब तक वहीं दबाए रखें जब तक कि आप एक नाड़ी महसूस न कर लें, जिसे रेडियल पल्स कहा जाता है।

चरण 2. कफ में हवा पंप करें।
यह कदम जल्दी उठाया जाना चाहिए। आपको कफ को उस बिंदु तक पहुंचने देना चाहिए जहां आप रेडियल पल्स को और महसूस नहीं कर सकते। एमएमएचजी में दबाव नोट करें। वह दबाव सिस्टोलिक दबाव के लिए एक सामान्य मार्गदर्शक है।

चरण 3. कफ से हवा निकालें।
कफ से हवा छोड़ें। अपने पिछले रीडिंग में 30 एमएमएचजी जोड़ें। यानी, अगर आपने 120 mmHg पर पल्स खो दी है, तो 150 mmHg तक पहुंचने के लिए 30 जोड़ें।
यदि आप इसे दो बार नहीं लेना चाहते हैं, तो एक मानक अनुशंसा है कि इसे 180 mmHg तक बढ़ाया जाए।

चरण 4. स्टेथोस्कोप घंटी को बाहु धमनी पर रखें।
आपको स्टेथोस्कोप की घंटी को कफ के किनारे के ठीक नीचे रोगी की त्वचा पर रखना चाहिए। इसे बाहु धमनी पर केन्द्रित करना चाहिए ताकि आप रक्त प्रवाह को सुन सकें।
स्टेथोस्कोप के सिर को अपनी जगह पर रखने के लिए कभी भी अपने अंगूठे का इस्तेमाल न करें। अंगूठे की अपनी एक नाड़ी होती है जो रोगी की नब्ज सुनने की आपकी क्षमता में हस्तक्षेप कर सकती है। इसके बजाय अपनी तर्जनी और मध्यमा उंगलियों के साथ स्टेथोस्कोप को पकड़ें।

चरण 5. कफ को फिर से फुलाएं।
कफ में तेजी से हवा डालें, जब तक कि यह 30 mmHg जोड़कर आपको मिली संख्या तक न पहुंच जाए। एक बार जब आप उस नंबर को हिट कर लेते हैं, तो हवा जोड़ना बंद कर दें।

चरण 6. धीरे-धीरे हवा को बाहर निकलने दें।
हवा को कफ से 2 से 3 mmHg प्रति सेकंड की दर से डिफ्लेट होने दें। जबकि यह अपस्फीति कर रहा है, सुनिश्चित करें कि आप स्टेथोस्कोप में सुन रहे हैं।

चरण 7. ध्यान दें कि ध्वनि कब शुरू होती है।
आपको एक दस्तक या धड़कन की आवाज सुननी चाहिए, जिसे "कोरोटकॉफ" कहा जाता है। जब वह ध्वनि शुरू होती है, तो डायल पर रीडिंग नोट करें। वह पठन सिस्टोलिक दबाव है।
सिस्टोलिक संख्या उस दबाव का प्रतिनिधित्व करती है जो हृदय की धड़कन या संकुचन के बाद धमनी की दीवारों पर रक्त डालता है।

चरण 8. ध्यान दें कि ध्वनि कब रुकती है।
धड़कन शुरू होने के बाद, किसी बिंदु पर आप एक भागदौड़ या "हूशिंग" शोर सुनेंगे। एक बार जब आप उस ध्वनि को और नहीं सुन सकते, तो वह पठन डायस्टोलिक दबाव है। उस नंबर पर भी ध्यान दें। बाकी हवा छोड़ दें।
डायस्टोलिक संख्या उस दबाव का प्रतिनिधित्व करती है जो रक्त धमनी की दीवारों पर तब डालता है जब हृदय संकुचन के बीच आराम करता है।

चरण 9. माप रिकॉर्ड करें।
उच्च और निम्न संख्याओं को लिखें, साथ ही साथ आपने किस आकार के कफ का उपयोग किया। यह भी लिखें कि किस हाथ का प्रयोग किया गया था और रोगी किस स्थिति में था।

चरण 10. यदि यह अधिक है तो फिर से दबाव लें।
उच्च रक्तचाप होने पर आपको अतिरिक्त दो बार रक्तचाप लेना चाहिए; रीडिंग के बीच कुछ मिनट प्रतीक्षा करें। अंतिम दो रीडिंग का औसत अंतिम रीडिंग के रूप में लें। यदि अंतिम रीडिंग अधिक है, तो आप चाहते हैं कि रोगी यह निर्धारित करने के लिए अपने रक्तचाप की निगरानी करे कि क्या उसे उच्च रक्तचाप हो सकता है। ध्यान रखें कि उच्च रक्तचाप को निर्धारित करने के लिए दो से तीन परीक्षण पर्याप्त नहीं हैं।
रोगी को दो से तीन सप्ताह तक अपना रक्तचाप रिकॉर्ड करना चाहिए और परिणामों को रिकॉर्ड करना चाहिए और उचित निदान के लिए इस जानकारी को अपने चिकित्सक के पास लाना चाहिए।
भाग ३ का ३: परिणामों को पढ़ना और समझना

चरण 1. डायल को समझें।
डायल 0 mmHg से लगभग 300 mmHg तक चलता है। आपको 200 से अधिक की संख्या की आवश्यकता नहीं है, क्योंकि 180 से अधिक सिस्टोलिक दबाव भी एक आपात स्थिति का गठन करते हैं।

चरण 2. ब्लड प्रेशर लिखने का तरीका जानें।
ब्लड प्रेशर को पहले सिस्टोलिक प्रेशर से लिखा जाता है। आम तौर पर, इसके बाद स्लैश और डायस्टोलिक दबाव होता है। उदाहरण के लिए, एक सामान्य रक्तचाप 115/75 पढ़ेगा।

चरण 3. जानें कि उच्च रक्तचाप क्या होता है।
स्टेज 1 उच्च रक्तचाप (जिसे उच्च रक्तचाप भी कहा जाता है) सिस्टोलिक दबाव में 140 से 159 और डायस्टोलिक दबाव में 90 से 99 होता है। स्टेज 2 उच्च रक्तचाप सिस्टोलिक दबाव में 160 या उससे अधिक और डायस्टोलिक दबाव में 100 या उससे अधिक है। यदि आप अपना रक्तचाप स्वयं ले रहे हैं, तो आपातकालीन कक्ष में जाएँ यदि आपका सिस्टोलिक दबाव 180 से अधिक है या आपका डायस्टोलिक दबाव 110 से अधिक है।
- प्रीहाइपरटेंशन सिस्टोलिक प्रेशर में 120 से 139 और डायस्टोलिक प्रेशर में 80 से 89 तक चलता है। एक सामान्य ब्लड प्रेशर रेंज उसके नीचे कुछ भी है, हालांकि आपका ब्लड प्रेशर बहुत कम हो सकता है।
- डॉक्टरों के पास निम्न रक्तचाप की सटीक सीमा नहीं है। आम तौर पर, निम्न रक्तचाप केवल एक समस्या है यदि आपको लक्षण दिखाई दे रहे हैं। लक्षणों में चक्कर आना, ध्यान केंद्रित करने में असमर्थता, प्यास, थकान, मितली, तेजी से सांस लेना और धुंधली दृष्टि शामिल हैं।