अध्ययनों से पता चलता है कि धब्बेदार अध: पतन, या उम्र से संबंधित धब्बेदार अध: पतन (एएमडी), 60 वर्ष और उससे अधिक उम्र के लोगों के लिए दृष्टि हानि का प्रमुख कारण है। यह एक दर्द रहित चिकित्सा स्थिति है जो मैक्युला को प्रभावित करती है, जो रेटिना का वह हिस्सा है जो केंद्रीय दृष्टि पर केंद्रित होता है। यह वह भी है जो आपको पढ़ने, ड्राइव करने और चेहरों और अन्य आकृतियों पर ध्यान केंद्रित करने की अनुमति देता है। विशेषज्ञ ध्यान दें कि मैकुलर डिजनरेशन का अभी भी कोई ज्ञात इलाज नहीं है, कुछ जीवनशैली में बदलाव, नेत्र चिकित्सा और अन्य निवारक उपाय रोगसूचक दर्द को कम कर सकते हैं।
कदम
भाग १ का ५: रोग को समझना

चरण 1. एएमडी के विभिन्न चरणों को जानें।
एक नेत्र रोग विशेषज्ञ यह निर्धारित करेगा कि आपकी आंखों में पाए जाने वाले ड्रूसन की मात्रा के आधार पर आपके पास एएमडी का कौन सा चरण है। ड्रूसन रेटिना में पाए जाने वाले सफेद या पीले रंग के जमा होते हैं।
- प्रारंभिक चरण: मध्यम आकार का ड्रूसन बालों के स्ट्रैंड की चौड़ाई के बराबर होता है और दृष्टि हानि नहीं होती है।
- मध्यवर्ती चरण: बड़े ड्रूसन और/या वर्णक परिवर्तन; आमतौर पर कोई दृष्टि हानि नहीं होती है।
-
देर से चरण: इसमें दो प्रकार होते हैं:
- भौगोलिक शोष / शुष्क धब्बेदार अध: पतन: मैक्युला में फोटोरिसेप्टर क्षतिग्रस्त हो जाते हैं। मस्तिष्क तक दृष्टि पहुंचाने के लिए आंखें प्रकाश का उपयोग नहीं कर सकती हैं। आप स्थिति की धीरे-धीरे शुरुआत कर सकते हैं। आप दृष्टि हानि का अनुभव करेंगे।
- नव संवहनी धब्बेदार अध: पतन / गीला धब्बेदार अध: पतन: यह असामान्य पोत वृद्धि के कारण होता है, जिसमें वाहिकाएं अंततः सूज सकती हैं और टूट सकती हैं। मैक्युला के अंदर और नीचे द्रव बनता है और दृश्य परिवर्तन का कारण बनता है। शुरुआत शुष्क धब्बेदार अध: पतन की तुलना में बहुत तेज है।

चरण 2. समझें कि "सूखा" धब्बेदार अध: पतन कैसे होता है।
शुष्क धब्बेदार अध: पतन रेटिना में कोशिकाओं के अध: पतन के कारण होता है। इन कोशिकाओं का अध: पतन या सूखना और अतिरिक्त तरल पदार्थ की कमी इसे इसका "सूखा" नाम देती है। इन कोशिकाओं को फोटोरिसेप्टर के रूप में भी जाना जाता है, या कोशिकाएं जो हमारे मस्तिष्क को दृश्य प्रांतस्था के माध्यम से छवियों को समझने में मदद करने के लिए रेटिना में प्रवेश करने वाले प्रकाश का उपयोग करती हैं। मूल रूप से ये प्रकाश संवेदनशील क्षेत्र हमें यह समझने में मदद करते हैं कि हम क्या देख रहे हैं।
- अध: पतन इसलिए होता है क्योंकि हम उम्र के रूप में मैक्युला में ड्रूसन नामक फैटी लिपिड का निर्माण करते हैं। यह बिल्ड-अप आंखों की जांच के दौरान मैक्युला पर पीले धब्बे के रूप में देखा जाता है। एएमडी कुल अंधापन की ओर नहीं ले जाता है, लेकिन यह दृष्टि के केंद्रीय क्षेत्रों को काफी हद तक बाधित कर सकता है।
-
धब्बेदार अध: पतन का "सूखा" रूप इसके "गीले" रूप की तुलना में अधिक सामान्य है। शुष्क धब्बेदार अध: पतन के लक्षण और लक्षण निम्नलिखित हैं:
- मुद्रित शब्दों का धुंधलापन।
- पढ़ते समय अधिक प्रकाश की आवश्यकता होती है।
- अंधेरे में देखने में कठिनाई।
- चेहरों को पहचानने में कठिनाई।
- बहुत कम केंद्रीय दृष्टि।
- दृष्टि के क्षेत्र में ध्यान देने योग्य अंधा स्थान।
- धीरे-धीरे दृष्टि हानि।
- ज्यामितीय आकृतियों या निर्जीव वस्तुओं को गलती से लोगों के रूप में पहचाना जाता है।

चरण 3. जानें कि "गीला" धब्बेदार अध: पतन क्या है।
इस तरह का एएमडी तब होता है जब रक्त वाहिकाएं मैक्युला के नीचे असामान्य रूप से बढ़ने लगती हैं। मैक्युला के बढ़ते आकार के कारण, रक्त वाहिकाएं रेटिना और मैक्युला में द्रव और रक्त का रिसाव या रिसाव शुरू कर सकती हैं या, शायद ही कभी, वे पूरी तरह से फट सकती हैं। हालांकि गीले धब्बेदार अध: पतन शुष्क मैक्युला की तुलना में कम आम है, यह एक अधिक आक्रामक दृश्य रोग है जिससे अंधापन हो सकता है। धब्बेदार अध: पतन का कारण अज्ञात है, लेकिन कई अध्ययनों में कहा गया है कि ऐसे जोखिम कारक हैं जो किसी को भी जीवन में बाद में स्थिति विकसित करने के लिए प्रेरित कर सकते हैं। इसके संकेतों और लक्षणों में शामिल हैं:
- सीधी रेखाएं जो लहराती दिखती हैं।
- दृश्य अंधा स्थान।
- केंद्रीय दृष्टि का नुकसान।
- तेजी से दृष्टि हानि।
- कोई दर्द नहीं।
- रक्त वाहिकाओं पर निशान पड़ना, जिससे अगर तुरंत ध्यान न दिया जाए तो दृष्टि की अपरिवर्तनीय हानि हो सकती है।
भाग 2 का 5: एएमडी के विकास के जोखिमों को जानना

चरण 1. उम्र बढ़ने की प्रक्रिया से अवगत रहें।
धब्बेदार अध: पतन एक सामान्य उम्र से संबंधित स्थिति है। जैसे-जैसे आप बड़े होते जाते हैं, एएमडी विकसित होने का जोखिम बढ़ता जाता है। 75 वर्ष से अधिक आयु के कम से कम एक तिहाई वयस्कों में एएमडी का कुछ स्तर होता है।

चरण 2. जान लें कि आनुवंशिकी एक महत्वपूर्ण भूमिका निभाती है।
यदि आपके माता-पिता में से एक या दोनों ने मैकुलर डिजनरेशन विकसित किया है, तो संभावना है कि जब आप ६०-वर्षीय अंक प्राप्त करते हैं, तो आप उसी स्थिति को विकसित कर सकते हैं। हालाँकि, याद रखें कि जीन ही सब कुछ नहीं होते हैं और आप अपना ख्याल कैसे रखते हैं, यह भी मायने रखता है।
सामान्य तौर पर, महिलाओं और कोकेशियान लोगों में मैकुलर डिजनरेशन विकसित होने का खतरा अधिक होता है।

चरण 3. समझें कि धूम्रपान एक बड़ा जोखिम कारक है।
धूम्रपान करने वालों को इस आंख की स्थिति विकसित होने का उच्च जोखिम होता है। ऐसे कई अध्ययन हुए हैं जिन्होंने धूम्रपान को मैक्युला के बिगड़ने से जोड़ा है। सिगरेट का धुआं रेटिना को नुकसान से जुड़ा हुआ है।
यदि आप धूम्रपान करने वाले हैं (विशेषकर यदि आप महिला या कोकेशियान हैं), तो धब्बेदार अध: पतन एक ऐसी चीज है जिसके बारे में आपको सचेत रहने की आवश्यकता है, भले ही लक्षण मौजूद न हों।

चरण 4. स्वास्थ्य की स्थिति की निगरानी करें।
एएमडी विकसित करने के लिए आपके समग्र स्वास्थ्य को जानना एक प्रमुख कारक हो सकता है। उच्च रक्तचाप और मधुमेह जैसी स्थितियों से पीड़ित लोगों को इसका खतरा होता है।
यहां तक कि गैर-मधुमेह रोगी जिनके आहार में ग्लाइसेमिक इंडेक्स पर उच्च कार्बोहाइड्रेट शामिल होते हैं, जीवन में बाद में मैकुलर अपघटन विकसित करते हैं। याद रखें कि गीले धब्बेदार अध: पतन का एक संकेत रेटिना की वाहिकाओं से रक्त का रिसाव है। यह तब और खराब हो जाता है जब प्लाक जमा होने के कारण आपकी धमनियां बंद हो जाती हैं।

चरण 5. अपने परिवेश की जांच करें।
आप कितनी बार फ्लोरोसेंट रोशनी के संपर्क में हैं? इस बात की चिंता है कि फ्लोरोसेंट रोशनी से यूवी विकिरण से आंखों की बीमारी का खतरा बढ़ सकता है। इसके अलावा, यदि आप ऐसे क्षेत्र में रहते हैं जहां आपकी आंखें अक्सर सूर्य के प्रकाश के संपर्क में आती हैं, तो यह आपके जोखिम को भी बढ़ा सकता है।
भाग ३ का ५: एएमडी के लिए चिकित्सा उपचार प्राप्त करना

चरण 1. अपने नेत्र रोग विशेषज्ञ के पास जाएँ।
निदान एक नियमित नेत्र परीक्षा के दौरान किया जाता है जहां नेत्र रोग विशेषज्ञ आपके विद्यार्थियों को पतला या बड़ा करने के लिए आई ड्रॉप का उपयोग करेगा। यदि आप शुष्क धब्बेदार अध: पतन से पीड़ित हैं, तो नेत्र रोग विशेषज्ञ निरीक्षण पर आसानी से ड्रूसन की उपस्थिति का पता लगा सकते हैं।

चरण 2. एक एम्सलर ग्रिड पर एक नज़र डालें।
आपको एम्सलर ग्रिड देखने के लिए भी कहा जाएगा, जो ग्राफ पेपर जैसा दिखता है। यह संभव है कि आपको धब्बेदार अध: पतन हो जब आप देखते हैं कि कुछ रेखाएँ लहरदार हैं। यह जांचने के लिए कि क्या आपके लक्षण हैं, एम्सलर ग्रिड टेस्ट को प्रिवेंट ब्लाइंडनेस वेबसाइट से प्रिंट करें और इन निर्देशों का पालन करें:
- उल्टे चार्ट को आंख के स्तर पर 24 इंच दूर रखें।
- अपने पढ़ने के चश्मे पर रखें और एक आंख को अपने हाथ से पूरी तरह ढक लें।
- एक मिनट के लिए केंद्र बिंदु पर ध्यान केंद्रित करें और दूसरी आंख से चरणों को दोहराएं।
- यदि ग्रिड पर कोई भी रेखा लहराती हुई दिखाई देती है, तो तुरंत अपने नेत्र देखभाल पेशेवर से संपर्क करें।

चरण 3. अपने नेत्र रोग विशेषज्ञ से ऑक्यूलर एंजियोग्राम के बारे में पूछें।
इस विधि में आपकी बांह की नस में डाई डालना शामिल होगा। तब डाई की फोटो खींची जाती है क्योंकि यह रेटिना की नसों तक जाती है। यह रिसाव का पता लगा सकता है, जो गीले धब्बेदार अध: पतन का संकेत दे सकता है।,
- डाई को इंजेक्शन के लगभग आठ से 12 सेकंड बाद ऑप्टिक तंत्रिका में देखा जाना चाहिए।
- डाई को इंजेक्शन के लगभग 11 से 18 सेकंड बाद रेटिना क्षेत्र में देखा जाना चाहिए।

चरण 4. एक ऑप्टिकल जुटना टोमोग्राफी प्राप्त करें।
यह परीक्षा प्रकाश तरंगों का उपयोग करके आपके रेटिना की कई परतों को देखेगी। परीक्षण आपके रेटिना की मोटाई, रेटिनल परतों की शारीरिक रचना का आकलन कर सकता है, और यदि रेटिना में तरल पदार्थ, रक्त या नई रक्त वाहिकाओं जैसी कुछ भी असामान्य है।
- डॉक्टर पहले आपकी आंखों को चौड़ा कर सकते हैं, हालांकि ओसीटी को एक गैर-फैला हुआ पुतली के माध्यम से भी किया जा सकता है।
- फिर आप अपने सिर को स्थिर करने के लिए अपनी ठुड्डी को ठुड्डी पर रखेंगे और हिलने से परहेज करेंगे।
- एक प्रकाश किरण आंख पर लक्षित होगी।
- प्रकाश तरंगों का उपयोग करके, परीक्षा कुछ ही सेकंड में जीवित ऊतक का दर्द रहित रूप से पता लगा सकती है।

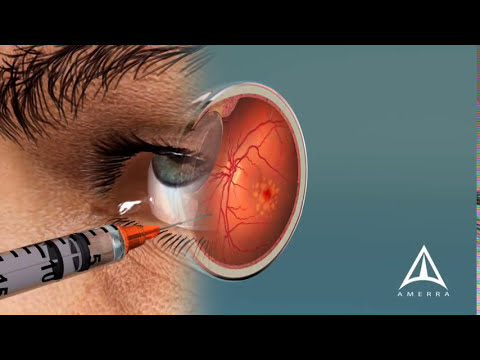
चरण 5. एंटी-वीईजीएफ एजेंटों के इंजेक्शन पर विचार करें।
संवहनी एंडोथेलियल ग्रोथ फैक्टर (वीईजीएफ) मुख्य रसायन है जो रक्त वाहिकाओं के असामान्य विकास का कारण बनता है। जब इस रसायन को एंटी-वीईजीएफ एजेंटों या एंटीएंजियोजेनिक्स के माध्यम से दबा दिया जाता है, तो रक्त वाहिकाओं की वृद्धि बाधित हो सकती है। आपके डॉक्टर को पता चल जाएगा कि क्या यह आपके लिए उपयुक्त विकल्प है।
- एंटीजेनोजेनिक का एक अच्छा उदाहरण बेवाकिज़ुमैब है। सामान्य खुराक आंख के कांच के गुहा में 1.25 से 2.5 मिलीग्राम दवा का इंजेक्शन है। यह दवा आमतौर पर हर चार सप्ताह में चार से छह सप्ताह की अवधि में दी जाती है। एंटीएंजियोजेनिक्स रानीबिज़ुमैब 0.5 मिलीग्राम पर दिया जाता है, और एफ्लिबेरसेप्ट 2 मिलीग्राम. पर दिया जाता है
- दर्द को रोकने के लिए स्थानीय एनेस्थीसिया के साथ एक बहुत ही महीन सुई के उपयोग के साथ प्रक्रिया की जाएगी। सामान्य तौर पर, पूरी प्रक्रिया केवल थोड़ी सी असुविधा के साथ दर्द रहित होती है।
- कुछ दुष्प्रभावों में अंतर्गर्भाशयी दबाव में वृद्धि, रक्तस्राव और लेंस को नुकसान शामिल हैं।
- आपको एक वर्ष के भीतर बेहतर दृश्य तीक्ष्णता प्राप्त करनी चाहिए। यह दो सप्ताह की शुरुआत में शुरू हो सकता है और आमतौर पर तीसरे इंजेक्शन के तीन महीने बाद तक चरम पर पहुंच जाता है।

चरण 6. फोटोडायनामिक थेरेपी का उपयोग करें।
यह प्रक्रिया रक्त वाहिका वृद्धि को रोकने में मदद करने के लिए एक दवा और प्रकाश चिकित्सा का उपयोग करती है। यह केवल गीले धब्बेदार अध: पतन के लिए एक प्रभावी उपचार हो सकता है।
- यह एक यात्रा में की जाने वाली दो-चरणीय प्रक्रिया है। वर्टेपोर्फिन या विसुडाइन नामक दवा को अंतःशिर्ण रूप से प्रशासित किया जाएगा। यह अतिरिक्त रक्त वाहिका वृद्धि को रोककर काम करता है, जो गीले धब्बेदार अध: पतन में होता है, और फोटोडायनामिक थेरेपी से 15 मिनट पहले किया जाता है।
- फिर, एक सही तरंगदैर्घ्य वाला प्रकाश आंखों पर लगाया जाएगा, विशेष रूप से असामान्य रक्त वाहिकाओं पर। प्रकाश वर्टेपोर्फिन को सक्रिय करेगा, जिसे पहले टपकी रक्त वाहिकाओं को बंद करने के लिए प्रशासित किया गया था।
- चूंकि प्रकाश को सही तरंग दैर्ध्य में ट्यून किया जाता है, यह दृष्टिहीन निशान ऊतक के खतरे को समाप्त करता है।
- अपने डॉक्टर से पूछें कि क्या यह थेरेपी आपके लिए सुरक्षित है। एंटी-वीईजीएफ वर्तमान में देखभाल की पहली लाइन एजेंट का मानक है, और पीडीटी को कभी-कभी एंटी-वीईजीएफ थेरेपी के संयोजन के साथ प्रयोग किया जाता है।

चरण 7. यदि आप गंभीर लक्षणों का अनुभव करते हैं तो तुरंत चिकित्सा सहायता प्राप्त करें।
मैकुलर डिजनरेशन के इलाज के दौरान यदि आपको अचानक सिरदर्द, दृष्टि में बदलाव या किसी अन्य अस्पष्ट दर्द का अनुभव होता है, तो निकटतम आपातकालीन सुविधा पर जाएँ और तुरंत अपने नेत्र चिकित्सक से संपर्क करें।
भाग ४ का ५: अपनी दृष्टि की सहायता के लिए अनुकूली उपकरणों का उपयोग करना

चरण 1. एक आवर्धक कांच का प्रयोग करें।
जब धब्बेदार अध: पतन की बात आती है, तो सबसे अधिक प्रभावित क्षेत्र केंद्रीय दृष्टि होता है, परिधीय दृष्टि अभी भी आंशिक रूप से बरकरार है। इस कारण से, धब्बेदार अध: पतन वाले लोग अभी भी क्षतिपूर्ति के लिए अपनी परिधीय दृष्टि का उपयोग कर सकते हैं। एक आवर्धक कांच वस्तु को बड़ा दिखाने में मदद कर सकता है ताकि उन्हें देखना आसान हो।
- आवर्धक काँच 1.5 से 20 गुना आवर्धन से भिन्न होता है। उनके साथ यात्रा करना आसान है। कई जेब के आकार तक मोड़ सकते हैं।
- एक स्टैंड आवर्धक कांच का प्रयास करें। यह प्रकार दो से 20 गुना आवर्धन से भिन्न होता है। इसे लगाया जा सकता है ताकि आपके हाथ खाली हों। यह उन रोगियों के लिए सहायक है जो अस्थिर या कांपते हाथों से भी पीड़ित हो सकते हैं। कुछ प्रकारों में मंद प्रकाश स्थितियों में सहायता के लिए अतिरिक्त प्रकाश सुविधा होती है।

चरण 2. एक एककोशिकीय या एक दूरबीन का प्रयास करें।
इस प्रकार का उपकरण 2.5 से 10 गुना आवर्धन से भिन्न होता है। दूरियों को देखने में मदद करने के लिए यह उपयोगी हो सकता है।

चरण 3. दूरबीन का प्रयोग करें।
दूरबीन के रूप में आवर्धन की समान विविधताओं के साथ, दूरबीन उपयोगी हैं क्योंकि आप वस्तुओं को देखने के लिए दोनों आंखों का उपयोग कर सकते हैं।

चरण 4. एक तमाशा घुड़सवार आवर्धक का प्रयास करें।
इस प्रकार का मैग्निफायर रोगी के चश्मे पर लगा होता है और दूर दृष्टि के लिए उपयोगी होता है। यह रोगी को दूरदर्शिता और दूरबीन दृष्टि के बीच स्थानांतरित करने की अनुमति देता है। सामान्य देखने के लिए तमाशा लेंस भी हैं।
- ये बाइफोकल्स की तरह काम करते हैं।
- ये लो विजन विशेषज्ञों द्वारा अनुमोदित और निर्धारित हैं।

चरण 5. एक वीडियो आवर्धक प्राप्त करें।
यह स्टैंड-माउंटेड वीडियो कैमरा वीडियो स्क्रीन पर पढ़ने या लिखने की सामग्री को बढ़ाता है। आप इस प्रकार के आवर्धक का उपयोग विभिन्न कार्यों में सहायता के लिए कर सकते हैं, जैसे पढ़ना, लिखना, शिल्प करना और तस्वीरें देखना। कुछ जानकारी को रेखांकित और हाइलाइट भी कर सकते हैं। इस प्रकार के उपकरण का उपयोग कंप्यूटर के साथ भी किया जा सकता है।

चरण 6. वॉयस आउटपुट वाली रीडिंग मशीन का उपयोग करें।
यह मशीन टाइप किए गए टेक्स्ट को जोर से पढ़ेगी।
अपने पर्सनल कंप्यूटर को रीडिंग मशीन में बदलने के लिए ओकुलर रिकॉग्निशन (ओसीआर) सॉफ्टवेयर का उपयोग करें।

चरण 7. अवशोषक लेंस के बारे में पता करें।
इस प्रकार के लेंस आंखों के माध्यम से प्रेषित प्रकाश को अवशोषित करके काम करते हैं। वे चकाचौंध और हानिकारक पराबैंगनी किरणों को कम करते हैं।
- ये लेंस प्रकाश और अंधेरे क्षेत्रों के बीच संक्रमण कर सकते हैं।
- उन्हें निर्धारित चश्मे के ऊपर पहना जा सकता है।
भाग ५ का ५: अपनी आँखों की देखभाल करना

चरण 1. अपनी आंखों की नियमित जांच करवाएं।
धब्बेदार अध: पतन को रोका नहीं जा सकता क्योंकि यह उम्र बढ़ने से संबंधित है। हालांकि, नियमित परीक्षा प्राप्त करने से शीघ्र पहचान और शीघ्र प्रबंधन हो सकता है। जब आपके धब्बेदार अध: पतन का पता जल्दी चल जाता है, तो आप दृष्टि के नुकसान में तेजी से देरी कर सकते हैं।
40 साल की उम्र से शुरू होकर कम से कम हर छह महीने में नियमित रूप से आंखों की जांच करानी चाहिए या अपने नेत्र रोग विशेषज्ञ की सलाह के अनुसार।

चरण 2. अपने नेत्र चिकित्सक से विशिष्ट नेत्र परीक्षाओं के बारे में पूछें।
आपको ड्रूसन, पोत क्षति, रेटिना में वर्णक परिवर्तन या दृश्य गड़बड़ी देखने के लिए नेत्र चिकित्सक से कुछ अलग प्रकार की आंखों की जांच करने की अपेक्षा करनी चाहिए। दृश्य गड़बड़ी का पता लगाने के लिए परीक्षाओं के कुछ उदाहरण इस प्रकार हैं:
- दृश्य तीक्ष्णता परीक्षण: यह एक चार्ट का उपयोग करके दूर से आपकी दृष्टि का परीक्षण करता है।
- एम्सलर ग्रिड: यह रोगी को यह निर्धारित करने की अनुमति देकर केंद्रीय दृष्टि की गड़बड़ी की जाँच करता है कि क्या वे ग्रिड पर सीधी रेखाएँ देख रहे हैं, या यदि वे लहरदार दिखाई देते हैं। लहरदार रेखाएं धब्बेदार अध: पतन का संकेत देती हैं।
- फैली हुई आंख की जांच: इस परीक्षा में, पुतलियों को फैलाया जाता है, इसलिए डॉक्टर को ऑप्टिक तंत्रिका और रेटिना को देखने की अनुमति दें ताकि क्षति का मूल्यांकन किया जा सके। वर्णक परिवर्तन के लिए डॉक्टर रेटिना की भी जांच करेंगे। रेटिना में वर्णक खराब प्रकाश स्वागत का संकेत देते हैं।
- फ्लोरेसिन एंजियोग्राम: यह परीक्षण टपका हुआ वाहिकाओं का पता लगाने के लिए आंखों में धमनियों का मूल्यांकन करेगा। डॉक्टर मरीज की बांह में डाई इंजेक्ट करेगा।
- ऑप्टिकल कोहेरेंस टोमोग्राफी: यह परीक्षा पहले आंखों को चौड़ा करने के बाद की जाती है। फिर एक इन्फ्रारेड लाइट का उपयोग रेटिना की छवि के लिए किया जाता है, इसलिए परीक्षक को क्षतिग्रस्त क्षेत्रों को निर्धारित करने की अनुमति देता है।

चरण 3. धूम्रपान से बचें।
पूरे शरीर पर धूम्रपान के कई विनाशकारी प्रभावों के अलावा, यह धब्बेदार अध: पतन का कारण भी बन सकता है। धूम्रपान में टार होता है जो ड्रूसन (आंखों पर अपशिष्ट जमा) के निर्माण को उत्तेजित कर सकता है। इसके अलावा, धूम्रपान में कैफीन होता है जो एक ज्ञात उत्तेजक है जो रक्तचाप को बढ़ा सकता है। रक्तचाप अधिक होने पर रेटिना और मैक्युला के नीचे की रक्त वाहिकाएं आसानी से फट सकती हैं।
- धूम्रपान न करने वालों की तुलना में धूम्रपान मैकुलर अपक्षयी रोग होने की संभावना को दोगुना कर सकता है। यह आपके लिए, आपकी आंखों के लिए, आपके अंगों के लिए और यहां तक कि आपके आसपास के लोगों के लिए भी बुरा है।
- यहां तक कि अगर आप धूम्रपान बंद कर देते हैं, तो प्रभाव कम होने में कुछ साल लग सकते हैं। विचार करें कि बाद में छोड़ने के बजाय जल्द से जल्द छोड़ने की यात्रा शुरू करने का निमंत्रण।

चरण 4. उच्च रक्तचाप जैसी पहले से मौजूद स्थितियों को नियंत्रित करें।
अपनी दवा लें, अपनी निर्धारित परीक्षाओं में शामिल हों और इसके अनुकूल होने के लिए जीवनशैली में बदलाव करें।
यदि आप उच्च रक्तचाप से पीड़ित हैं और गीले धब्बेदार अध: पतन का निदान किया जाता है, उदाहरण के लिए, आपकी आंख में पहले से क्षतिग्रस्त वाहिकाओं को उच्च रक्तचाप की भरपाई करने में परेशानी होती है। इससे जहाजों के फटने की संभावना बढ़ सकती है, जिससे अधिक रिसाव हो सकता है।

चरण 5. नियमित रूप से व्यायाम करें।
व्यायाम के कई स्वास्थ्य लाभ हैं, और इसमें आपकी आंखों के लिए भी लाभ शामिल हैं। ड्रूसन का निर्माण कोलेस्ट्रॉल और वसा के उच्च स्तर से संबंधित है। व्यायाम वसा को जला सकता है और खराब कोलेस्ट्रॉल को खत्म कर सकता है, इस अपशिष्ट निर्माण को रोक सकता है।
सप्ताह में कम से कम तीन बार व्यायाम करने की सलाह दी जाती है। सुनिश्चित करें कि आप एरोबिक्स अभ्यासों पर ध्यान केंद्रित करते हैं जो आपको पसीना और वसा जला सकते हैं।

चरण 6. अपने विटामिन का सेवन बढ़ाएँ।
आंखें लगातार सूर्य से आने वाली कठोर पराबैंगनी (यूवी) प्रकाश और धुंध से प्रदूषकों के संपर्क में रहती हैं। इन तत्वों के लगातार आंखों के संपर्क में आने से ऑक्सीडेटिव क्षति हो सकती है। आंखों में कोशिकाओं के ऑक्सीकरण से धब्बेदार अध: पतन और अन्य नेत्र रोग हो सकते हैं। इस प्रक्रिया का विरोध करने के तरीके के रूप में, आपको एंटीऑक्सीडेंट से भरपूर खाद्य पदार्थ खाने की जरूरत है। सबसे आम एंटीऑक्सिडेंट जो आपकी मदद कर सकते हैं वे हैं विटामिन सी, विटामिन ई, जिंक, ल्यूटिन और कॉपर।
- विटामिन सी: विटामिन सी की अनुशंसित दैनिक खुराक 500 मिलीग्राम है। विटामिन सी के कुछ अच्छे स्रोत हैं: ब्रोकोली, खरबूजा, फूलगोभी, अमरूद, शिमला मिर्च, अंगूर, संतरा, जामुन, लीची और स्क्वैश।
- विटामिन ई: विटामिन ई की अनुशंसित दैनिक खुराक 400 मिलीग्राम है। विटामिन ई के कुछ अच्छे स्रोत हैं: बादाम, सूरजमुखी के बीज, गेहूं के बीज, पालक, पीनट बटर, कोलार्ड ग्रीन्स, एवोकाडो, आम, हेज़लनट्स और स्विस चार्ड।
- जिंक: जिंक की अनुशंसित दैनिक खुराक 25 मिलीग्राम है। जिंक के कुछ अच्छे स्रोत हैं: लीन बीफ, स्किनलेस चिकन, लीन लैंब, कद्दू के बीज, दही, सोयाबीन, मूंगफली, स्टार्च बीन्स, सूरजमुखी का मक्खन, पेकान, ल्यूटिन, केल, पालक, चुकंदर का साग, लेट्यूस, शतावरी, भिंडी, आर्टिचोक। जलकुंभी, ख़ुरमा, और हरी मटर।
-
कॉपर, ल्यूटिन और ज़ेक्सैन्थिन: ल्यूटिन और ज़ेक्सैन्थिन दोनों स्वाभाविक रूप से रेटिना और लेंस में पाए जाते हैं। वे प्राकृतिक एंटीऑक्सिडेंट के रूप में काम करते हैं, कठोर प्रकाश और यूवी किरणों के अवशोषण में सहायता करते हैं। दोनों पत्तेदार हरी सब्जियों में पाए जा सकते हैं।
- प्रतिदिन दो मिलीग्राम तांबा लें।
- रोजाना 10 मिलीग्राम ल्यूटिन लें।
- रोजाना दो मिलीग्राम ज़ेक्सैन्थिन लें।

चरण 7. बीटा कैरोटीन का सेवन कम करें।
शोध के अनुसार, बीटा कैरोटीन फेफड़ों के कैंसर के खतरे को बढ़ा सकता है, खासकर अगर रोगी एक साथ धूम्रपान कर रहा हो। अनुसंधान से यह भी पता चलता है कि बीटा कैरोटीन का एएमडी के चरण प्रगति को कम करने पर कोई प्रभाव नहीं पड़ता है। अब, डॉक्टर आमतौर पर उन सप्लीमेंट्स की सूची सुझाते हैं जो बीटा कैरोटीन को छोड़ देते हैं।

चरण 8. धूप का चश्मा सहित आंखों की सुरक्षा के उपकरण पहनें।
सूरज से यूवी प्रकाश के अधिक संपर्क में आने से आंखों को नुकसान हो सकता है और मैकुलर डिजनरेशन के विकास में योगदान हो सकता है। सर्वोत्तम परिणामों के लिए नीली रोशनी और यूवी संरक्षण से प्रमाणित धूप के चश्मे का उपयोग करें।

चरण 9. कुछ गतिविधियों को सावधानी से करें।
कुछ गतिविधियाँ जो रोज़मर्रा के कार्यों की तरह लग सकती हैं, अब सावधानी से संपर्क किया जाना चाहिए। आपकी दृष्टि की गंभीरता के आधार पर, कुछ कार्यों में देखभाल करने वाले, मित्र या परिवार के सदस्य की सहायता की आवश्यकता हो सकती है। संभावित हानिकारक परिणामों से निपटने के बजाय, इन स्थितियों में मदद मांगना बेहतर है। इन गतिविधियों में शामिल होने पर सावधान रहें:
- ड्राइविंग
- मोटरसाइकिल की सवारी
- भारी मशीनरी का संचालन

चरण 10. सूचित बनें।
एएमडी रोगी के रूप में, ऐसा लग सकता है कि आपका जीवन अचानक आपके नियंत्रण से बाहर हो गया है। हालांकि, एक रोगी के रूप में, आप अपनी स्थिति को नियंत्रित करने में मदद करने के लिए अपने नेत्र देखभाल पेशेवर की देखभाल के साथ-साथ कई चीजें कर सकते हैं। जानकारी प्राप्त करना बीमारी को पूरी तरह से समझने के साथ-साथ उपचार के नियमों का पालन करने का सबसे अच्छा तरीका है। एएमडी, उपचार विकल्पों और पुनर्वास में मदद करने के उद्देश्य से नई तकनीक के बारे में सीखकर शुरू करें।